福岡県糟屋郡新宮町の脳神経外科「しろうず脳神経外科」頭痛、めまい、もの忘れ、MRI検査
こんにちは、毎日めまい外来をしている福岡県糟屋郡新宮町の「しろうず脳神経外科」です。
みなさんめまいを起こしたことはありますか?
起きあがろうとした際に目の前がぐるぐる回ったり、歩いていてふらふらしたりしたことはないでしょうか?
めまいが起こる原因はどういったものがあるのでしょうか?
今回めまいについて詳しく解説していきます。

めまいの症状
めまいとは、自分自身や周囲が動いていないにも関わらず、バランスを保つ三半規管などの異常によって、動いているような違和感を感じ、平衡感覚を失ってしまった状態をさします。
その種類には下記のようなものがあります。
回転性めまい
「目が回る」、「天井がグルグル回っている」などと表現されるめまいのことです。
このようなめまいを自覚した方も多いと思います。
この回転性めまいは、耳が原因であることが多いと言われています。
平衡機能が異常をきたすことで生じます。
浮動性(動揺性)めまい
身体がふわふわ浮いているような感じや、ユラユラ揺れているような感じ、姿勢を保つのが難しく、まっすぐ歩くことができないめまいを、浮動性(動揺性)めまいといいます。
浮動性めまいの原因としては、中枢性、全身性、薬剤性、心因性の4つがあります。
中枢性めまい
中枢性のめまいは、浮動性めまいになることが多く、脳の中でも小脳や脳幹に障害が起こることで発症します。
脳梗塞や脳内出血などの病気が原因の可能性があり、激しい頭痛や嘔吐、手足のしびれや脱力感を伴う場合があります。めまいだけでなく、このような症状が出現した時は、一刻も早く病院を受診しましょう。
全身性めまい
全身性めまいは、身体全体の問題から発生するものであり、身体の一部分が障害されて起こるものではありません。原因として多いのは自律神経失調症です。また、貧血や発熱が原因で起こる場合もあります。
薬剤性めまい
薬を新しく内服し始めてめまいが生じた人は、薬の副作用による可能性があります。
特に抗生物質や精神安定剤、降圧剤などで症状が出やすいといわれています。
しかし、自身で勝手に判断して自己中断するのではなく、一度医師や薬剤師に相談してみましょう。
心因性めまい
耳や脳に特に異常がなく、心因性めまいとなる場合があります。
精神的なストレスや自律神経の乱れが内耳や脳幹の機能に悪影響をもたらして発症すると考えられています。
心因性めまいが長く続くと、うつ症状や自律神経失調症に繋がってしまう場合もあります。
失神性発作
急に目の前が真っ暗になるめまいであり、頭からスーッと血の気がひくような感覚があります。
いわゆる立ちくらみです。起立性調節障害や不整脈などが原因となって生じます。

めまいが生じる原因の違い
良性発作性頭位めまい症
最も多いめまいの原因として良性発作性頭位めまい症があります。
これは、ベッドから起き上がる時や寝返りを打つ時、背伸びをしたり、下を向いたりした時など、頭の位置が一定方向に変わった時に数秒から数十秒程度起こる回転性めまいのことです。
このめまいを引き起こす原因が耳の三半規管の中に存在する耳石です。耳石は耳石器にくっついて、体の傾きや重力の方向を脳に伝える役割を果たしています。
しかし、この耳石が何らかの衝撃を受けたり、老化して古くなると、耳石器から外れて三半規管に入ってしまいます。三半規管には身体の動きをリンパ液の流れなどで感知して脳に伝える働きがありますが、耳石が入り込むことでリンパ液の流れが乱れてしまいます。
乱れてしまうことで実際の頭の動きとは違う情報が脳に伝わって、めまいが引き起こされてしまうのです。
メニエール病
回転性めまいに加えて耳鳴りや難聴が伴う場合は、メニエール病や突発性難聴などが疑われます。
メニエール病は、内耳を満たしているリンパ液が過剰になって、耳の蝸牛と呼ばれる部分が膨れ上がってしまう内リンパ水腫となることで生じます。
これによって、蝸牛や身体の平衡感覚を司る三半規管の機能が乱れて起こるといわれています。
メニエール病の場合は数秒などでは終わらず、30分以上続きます。
また、耳が詰まった感じや難聴、耳鳴りが同時に引き起こされます。
良性発作性頭位めまい症の予防法
寝返り体操
仰向けに寝て、10秒間保ち、次に右を向き10秒、正面を向き10秒、左を向き10秒、最後に正面を向き10秒間保ちます。
このように頭を定期的に動かすことで、良性発作性頭位めまい症が繰り返し再発している方は、予防することができます。
めまいを改善する体操を行う
自発的に体を動かす平衡機能訓練が有効です。
カードや鏡を使って眼球を動かす訓練
座ったまま両手にカードをもち、頭を動かさずに眼球だけを動かして交互に左右のカードを見る。
頭を動かさずに、眼球だけの動きのみでゆっくりとカードなど動くものを追視する。
頭の位置(頭位)を変えて、対応する訓練
カードなどの目標物を見ながら、頭を前後に曲げる。
ゆっくりと目標物と同じように頭を動かす。
立位訓練
両足で立ち、足を左右に開いて、一直線上に前後になるように一歩足を前に出す練習をする。
目を閉じて体を前後左右へ揺らしてバランスをとる。
このように平衡機能訓練を行うことで平衡機能が鍛えられ、めまいが予防できます。しかし、安全性が得られるように、手すりや介助者についてもらいましょう。
有酸素運動を行う
日頃から適度な運動をしている人はめまいになりにくい傾向があります。
運動をすると交感神経が興奮しますが、運動を終えると交感神経の働きは低下していきます。
このようにメリハリをつけてあげることで、乱れていた自律神経が本来のバランスに戻りやすくなるためです。
運動は、ウォーキングやジョギング、水泳、エアロビクス、ヨガなどといった有酸素運動が効果的となります。
中でもヨガは深い腹式呼吸と共に行うため、リラックス効果も高く、自律神経を整えるうえで非常に有効的です。
水分を十分にとる
脳へ行く血流が悪くなってしまうと、めまいが起こりやすくなってしまいます。
そのため水分をしっかり取り、血液の滞りを防ぎましょう。
ふくらはぎのマッサージ
ふくらはぎをもむことで全身の血液循環が良くなり、脳の血流もスムーズとなります。
寝る1時間ほど前にもむと更に効果的となります。
ストレスを避ける
めまいはストレスを抱えることで発症することが多いです。
心と身体にストレスがたまらないように、適度に発散し、睡眠などもしっかり取りましょう。
耳に負担をかける行為をしない
最近イヤホンやヘッドホンで音楽を聴いている人が多くなっています。
長時間使用することで、内耳に負担がかかり、めまいや耳鳴り、難聴の原因となってしまいます。
毛染めにも注意
有機溶剤入りの毛染め液はめまいの原因となってしまいます。
毛染め液に含まれるアニリン色素の誘導体は、皮膚からの吸収が高く、一度体内に吸収されてしまうと排泄されにくい性質があります。
そのため、体内にとどまったアニリン色素誘導体が、小脳に蓄積し、めまいや耳鳴り、難聴を引き起こしてしまうのです。毛染めは成分などを確認し、慎重に行いましょう。
めまいは80%が耳からくるめまいと言われています。しかし、小脳梗塞や脳腫瘍、椎骨動脈解離など、中枢性めまいが隠れていることもあります。めまいでお悩みの方はぜひ当院へお気軽にご相談ください。
![]()
こんにちは、毎日頭痛外来をしている福岡県糟屋郡新宮町の「しろうず脳神経外科」です。
なかなか寝つけない、途中で起きてしまう、寝た感じがしないなどの悩みはないでしょうか?
日本の成人の睡眠時間は6時間以上8時間未満の人がおよそ6割を占めており、これが標準的な睡眠時間と考えられています。
睡眠時間は、日の長い季節では短くなり、日の短い季節では長くなるといった変化を示します。
今回は睡眠の質を保つための解説をしていきます。
寝つきが悪い原因とは?
体内リズムが崩れている
寝つきが悪く、眠りが浅く何度も目が覚める原因のほとんどが生活習慣の乱れです。
生活習慣が乱れることで体内リズムが崩れてしまうのです。
睡眠時間や睡眠パターンは、年齢によって大きく異なります。
高齢になると若年期と比較して必要な睡眠時間が短くなります。
年齢相応の適切な睡眠時間を目標に、就寝時刻と起床時刻を見直し、寝床で過ごす時間を適正化することが大切です。
また、日中に長時間眠る習慣を作ってしまうと、昼夜の活動・休息のメリハリをなくすことにつながってしまい、夜間の睡眠が浅くなり、不安定になってしまいます。
このように体内リズムが崩れることで寝つきが悪くなってしまいます。
自律神経の乱れ
体自体は疲労しているのに眠れない人は、過剰なストレスが原因していることが多いです。
過度なストレスは、自律神経を乱します。
自律神経とは交感神経と副交感神経で成り立っています。
自律神経が乱れることで、交感神経が優位となってしまうのです。
通常睡眠の質を保つには副交感神経が優位となっていなければなりません。
そのため交感神経が優位であることで、眠りたくても眠れない状態になります。

寝つきが悪いのは病気の可能性?
不眠症
不眠症とは、睡眠が十分に取れない状態が1ヶ月以上続き、起きている間にだるさや集中力が続かなかったり、食欲が出なくなったりと不調が出る病気です。
不眠症のタイプは4つあります。
入眠障害:寝ようとしても寝つくことができない状態
中途覚醒:寝ていても途中で目が覚めてしまう状態
早朝覚醒:朝早くに目覚めてしまう状態
熟眠障害:十分な睡眠をとったはずなのに、熟睡した実感が得られない状態
毎晩寝つくのに1〜2時間かかる(入眠障害)ため、睡眠時間が短くなり、睡眠の満足感が得られない(熟眠障害)など、これらの症状は全く別々のものではありません。
健康的な人は寝つくのにかかる時間が30分以内と言われています。
しかし、寝つくのに30分以上かかれば入眠障害となるのかといえば、そうではありません。
これが持続し、それが原因で日中に眠気を感じたりと、生活に支障が出た場合に入眠障害となります。
うつ病
うつ病になると9割以上が何らかの不眠症状を伴います。
寝つきが悪く、早朝に目が覚めたり(早朝覚醒)、眠りが浅く途中で何度も目が覚めてしまう(中途覚醒)、熟睡感がない(熟眠障害)などの特徴的な不眠を示します。
睡眠による休養感が得られなくなると、日中の注意力や集中力の低下、頭痛やその他のからだの痛みや消化器系の不調などが現れ、意欲が低下してしまいます。
そのため、この特徴的な睡眠障害を初期のうちに発見して適切に治療しないと、うつ病の悪化を招いてしまいます。このような睡眠障害がみられる方は、病院を受診して相談しましょう。
レストレッグス症候群
夜眠ろうとベッドに入った時や、新幹線や飛行機や映画館などでじっとしている時に足のむずむず感や熱感を感じることをレストレッグス症候群といいます。
人口の2〜4%がなっていると言われており、女性が男性の1.5倍となります。
そのため、入眠ができず睡眠障害へとつながってしまいます。
寝つきを良くするための対処法
起床時間を毎回同じ時間に設定する
睡眠覚醒は体内時計で調整されています。
夜ふかしや休日の寝坊、寝過ぎは体内時計を見出してしまいます。
休日だからといって、起床時間を変えるのではなく、平日と同じ時刻に起床・就寝する習慣を身につけることが大事となります。
起床後に日光を浴びる
太陽光など強い光には体内時計を調整する働きがあります。光を浴びてから14時間以降に眠気が生じてきます。
早朝に光を浴びると夜寝付く時間が早くなり、朝も早く起きられるようになります。
すなわち早起きすることが早寝につながるのです。
逆に夜に強い照明を浴びすぎると体内時計が崩れて早起きするのが辛くなります。
軽い運動を取り入れる
ほどよい肉体的疲労は心地よい眠りを生み出してくれます。
運動は午前よりも午後に軽く汗ばむ程度の運動をするのがよいでしょう。
激しい運動は刺激によって寝つきを悪くするため逆効果となります。
短期間の集中的な運動よりも、負担にならない程度の有酸素運動を長期間継続することが効果的となります。
適度な運動を習慣づけることは、入眠を促進するだけではなく、中途覚醒を減らすことにもつながります。
一方で就寝直前の激しい運動は入眠を妨げるため、注意が必要となります。
寝る1〜2時間前にお風呂に入る
心地よい睡眠を得るためには、睡眠前に副交感神経を活発にすることが大事になります。
寝る1〜2時間前にぬるめのお風呂にゆっくり入り、リラックスする時間をとって心身の緊張をほぐすことで睡眠の質が向上します。
寝酒や喫煙は、そもそも生活習慣病の発病・重症化の危険因子になるとともに、直接睡眠の質を下げるだけでなく、睡眠時無呼吸症候群のリスクを増加させるなど、二次的な睡眠障害の原因となりうるので避けましょう。
寝るための環境づくりをする
寝室や寝床の中の温度や湿度は体温調節の仕組みを通して、寝つきや睡眠の深さに関係してきます。
温度や湿度があまり高いと発汗による体温調節がうまくいかずに、皮膚から熱が逃げていきません。
そのため、内部の温度が下がらないために寝つきが悪くなります。
部屋の温度は20度前後、湿度は40〜70%に保つと睡眠の質が良くなります。
寝る前のカフェイン摂取をやめる
主にカフェインは覚醒作用があり、その作用は3時間程度持続します。
そのため、就寝前3〜4時間以内のカフェイン摂取は、入眠を妨げたり、睡眠を浅くする可能性があります。
また、カフェインには利尿作用もあり、夜中に尿意で目が覚める原因にもなります。
カフェインは、コーヒー、緑茶、紅茶、ココア、栄養・健康ドリンク剤なども多く含まれています。
寝る前に脳を興奮させる行動をしない(読書、スマホなど)
寝る前は脳を興奮させないことが大事となります。
そのため、夜間は家庭の照明を暗めに調節しましょう。
また、テレビやパソコン、スマホなどを見ることは極力避けましょう。特にベッドに入ってスマホなどを見ると、副交感神経よりも交感神経が優位となってしまい、寝つけなくなってしまいます。
どうしても見る際は画面照度を下げるなどして工夫しましょう。
読書も同様であり、文字を読んで理解することで脳が興奮してしまいます。就寝直前には極力避けましょう。

睡眠は毎日必要であり、睡眠不足は日中の動作に影響していきます。
当院では不眠に関しても相談を受け、適切な処方を心がけています。
不眠でお困りの方はぜひ当院へお気軽にご相談ください。
![]()
こんにちは、毎日頭痛外来をしている福岡県糟屋郡新宮町の「しろうず脳神経外科」です。
みなさんはてんかん発作、けいれん発作って聞いたことありますか?
てんかん発作というと体を小刻みに動かす動作がよく知られていますが、その他にもさまざまな症状があります。
今回は発症年齢や症状、てんかん発作に対する対処法などを詳しく解説していきます。
てんかんの発症年齢
てんかん発作とは、大脳の電気的な興奮が発生する場所によってさまざまですが、同じ発作が繰り返し起こることが特徴となります。1回のみ起こし、将来起こす可能性が少ないものはけいれん発作と言われます。
年齢、性別、人種の関係なく発病し、子どもだけに起こる病気ではなく、大人になっても発症することがあります。
生涯を通じて1回でも発作を経験する人は人口の約10%、2回以上は約4%、そのうちてんかん発作と診断される人が約1%と言われています。
てんかん発作とは、けいれん発作が通常2回以上確認されることで診断がつきます。
その他画像検査や脳波などで明らかなけいれんの波形を確認することや、けいれん発作を繰り返す確率が高い場合などは、1回でもてんかん発作と診断する場合があります。
乳幼児期から老年期までに幅広く見られ、人口100人のうち0.5〜1人が発症します。
発病年齢は3歳以下が最も多く、成人になると減りますが、60歳を超えた高齢者になると脳血管障害などを原因とするてんかん発作の発病が増加します。

てんかんの症状と、てんかんに似た症状
てんかんの症状
てんかん発作と呼ばれる突然の発作症状を特徴とする病気であり、発作症状は、脳の神経細胞の一部または全体に異常な電気信号の興奮が発生することで引き起こされます。
てんかん発作は、脳のどの部分に異常な興奮が起こっているかによって全般発作と部分発作に分けられます。
全般発作:
名前の通り、脳の広い範囲で過剰な興奮が起こります。
突然意識を失った後にがくがくと体がけいれんする強直間代性けいれんや、全身の力が入らなくなる脱力発作などが見られます。
また、意識がある状態で一瞬、筋肉が収縮してピクッとした動きが起きるミオクロニー発作や、一瞬意識がなくなるが、すぐにまた意識が回復する欠神発作があります。
部分発作:
脳の一部分に過剰な興奮が起こる発作で、部分発作が大脳全体に広がり、全般発作に発展する場合もあります。
症状は脳の興奮する部分によって異なり、光や色が見える、音が聞こえる、片側の手や足がしびれる、無意識に口をもぐもぐさせる(口部自動症)、無意識にふらふらと歩き回るなどがあります。
神経調節性失神
急激な激しい痛みが起きた場合(急な腹痛など)や、血圧の調節などの自律神経障害がもともとある場合など、何らかのきっかけで脳への血流が急に低下したり、自律神経のバランスがくずれると、意識を失って倒れることがあります。これを失神といいますが、その際、硬直してブルブル震えることがあるため、間代性発作と間違われることがあります。
神経調節性失神でのそのようなブルブル震えるような動きは長い間続くことはありません。
そのため、病院に救急搬送された際にはその動きはみられず、本人もしくは目撃者からの話となり、専門的に強直間代性発作なのか違うのかを判別できないため、鑑別が困難となります。
心因性非てんかん性発作
心理的なプレッシャーが高まって、それに耐えきれなくなった時にてんかん発作とよく似た発作が繰り返し起こることがあります。
意識を失うのみの方もいれば、強直間代性発作のような体全体をがくがくと動かすような発作がみられる方もいます。
心因性非てんかん性発作とてんかん発作の鑑別というのは非常に困難です。
精神疾患があるからといっててんかん発作が起きないとは限らないからです。
また、脳波検査でてんかん波形(棘波)がみられないからといって、てんかん発作ではないとは確定できないため、厳重な様子観察が必要となるケースが多いです。
てんかん発作には前兆がある?
てんかん発作は自分の意志とは関係なく、突然現れます。
しかし、側頭葉てんかんなど部分発作は特に、一部の人でてんかん発作が起こる直前で、何らかの前兆症状を自覚することがあります。どのような前兆症状が起こるかは人によってさまざまですが、同じ人には毎回同じ症状が見られることが多いです。
どのような前兆症状があるかを紹介します。
身体感覚・視覚・聴覚症状が現れる
身体感覚症状:手足のしびれ(手足がぴりぴりする、感覚がなくなる)、手足が熱い、冷たい、手足を動かせないなどの症状が現れます。
視覚症状:後頭葉てんかんや側頭葉てんかんなどに見られます。何もないところにピカピカ光る点や星型、線、円形などのいろいろな形が見えます。
聴覚症状:機械音のような単純なものから人の声のような複雑なものまで、実際には存在しない音が聞こえることがあります。
その他症状
側頭葉てんかんに多くみられますが、めまいなどの身体動揺感、硫黄や焦げ臭いにおいなどの嗅覚症状、苦味、甘味、酸味などを感じる味覚症状、胃腸の不快感などの内臓の異常感覚、また既視感(一度も体験したことがないのに、すでにどこかで体験したかのように強く感じる現象)や未視感(見慣れたはずのものが未知のものに感じられる現象)などの体験性症状などが見られることもあります。
大人のてんかん発作の対処法
てんかん発作は、前述したように何らかの前兆がみられる場合もありますが、必ずしも全ての人に見られるわけではなく、前兆から発作まで十分な時間があるとも限りません。
てんかん発作が起こると、本人は体の自由がきかなくなり、意識がなくなることもあるため、周囲の人の理解や介助が非常に大切となります。
自分が行う対処法
てんかん発作が起こると突然意識を失ったり、体の自由が効かなくなったりします。
発作そのものが命に関わることはまれですが、発作が起きた場所や状態によっては危険にさらされることもあり、いつ発作が起こるかわからない中での生活は強い不安を感じます。
てんかんと診断された場合、多くは抗てんかん薬などの治療によっててんかん発作の回数を減らしたり、起こらないようにしたりすることができます。
まずは、医師の診察を受けて、処方された薬は、確実に内服するようにしましょう。
時々、眠くなるからや副作用があるからといって、自己判断でやめている人を見ます。
そのように内服に関して不具合がある場合は、医師に相談しましょう。
自己判断で中止することだけは絶対に避けましょう。
また、発作直前に何らかの前兆を自覚する人は、前兆症状を感じたらなるべく早く安全な場所に移動したり、危険なものを遠ざけたりするようにしましょう。
周りの人の対処法
目の前でてんかん発作に遭遇すると、突然のことで動揺してどうしたらよいかわからなくなる人も多いことでしょう。そのため、あらかじめどうしたらよいか知っておく必要があります。
ほとんどのけいれん発作は数分以内に治まることが多く、その後10〜20分以内に意識が回復することが多いです。
発作そのものが命に関わるといったことはまれであるため、発作を起こした場所が危険な場所であれば安全な場所に移動させたり、衣服を緩めたりしましょう。
また、可能であれば何分発作が続いたのか、どのような動きをしていたかなどを観察しましょう。
ただし、けいれんが長く続く場合(5分以上)や、けいれん発作を何回も繰り返す場合はすぐに救急車を呼びましょう。
てんかん発作は周りの人が止めようとして止まるものでないため、体を抑えたり、揺さぶるなどの行為は意味がありません。
また、舌をかまないようにと、口の中にものを詰め込むと窒息する場合があります。
嘔吐をする可能性もあるため、誤嚥しないように頭部を横にむけて見守ってください。
日常生活で気を付けること
睡眠不足・疲労・ストレスに気を付ける
てんかん発作が起きる原因としては体に負担がかかることです。
そのため、睡眠不足や疲労、ストレスなど体に負担がかかることは極力避け、規則正しい生活を送るよう心がけましょう。
アルコール、薬の飲み忘れ
飲酒が誘因となってけいれん発作が起こることがあります。
禁酒が可能であれば望ましいですが、できない場合は多量飲酒を絶対に避けましょう。
また、薬の飲み忘れがないようにしっかり決まった時間に服用する癖をつけましょう。
運転免許
てんかんがあっても、運転に支障が生じるおそれのあるてんかん発作(最終発作)が2年間ないなどの道路交通法上定められた基準を満たしている場合は、適正な手続きをとれば運転ができます。
てんかん発作は重大な事故につながる恐れがあるため、運転を希望する際は、主治医をよく相談するようにしましょう。
てんかん発作は誰でも起こりうるものです。抗てんかん薬は今様々な種類が開発されています。
上記にあてはまる方や家族・親族でお困りの方はぜひ当院へお気軽にご相談ください。
![]()
こんにちは、毎日頭痛外来をしている福岡県糟屋郡新宮町の「しろうず脳神経外科」です。
後頭部が突然ズキッと痛むことがありません。
それは後頭神経痛かもしれません。今回は後頭神経痛について説明していきます。

後頭神経痛とは
症状
・後頭部から側頭部、耳の後ろにかけての領域で発生する。
・一時的にズキッと鋭く走ることが多い。
「針で刺されるような」「電気が走るような」「ビリビリする」と表現される鋭い痛み。
・発作は数秒から数分間持続して、何回も繰り返されることが多い。
・通常は左右どちらか片側にのみ痛みを感じる。
・頭皮や髪を触ることで痛みを誘発することがある。
・夜中も頭痛が起こり、寝ることができないことがある。
原因
後頭神経痛は、後頭部を通る神経が何らかの理由で刺激を受けることで発症します。
後頭神経は大後頭神経、小後頭神経、第3後頭神経に分かれます。
大後頭神経は首の骨から出て、頭の後ろから頭頂部までの感覚を担当します。
小後頭神経は耳の後ろから側頭部(こめかみ)の感覚を、第3後頭神経は首の付け根から耳の下にかけての感覚を担当します。
具体的な原因としては、長時間の不良姿勢(猫背やスマホ首)や筋肉の緊張、ストレスによる影響が挙げられます。また、スポーツや日常生活での怪我、寝違え、首を長時間同じ姿勢で固定することが痛みを引き起こすこともあります。
治療
〇多くの場合は一過性で、数日~数週間で症状が改善します。
〇ロキソニン、イブ、カロナールなどの鎮痛薬が効きにくい場合が多いです。
〇三叉神経痛に使う抗てんかん薬が神経痛に効果がありますが、眠気などの副作用が出ることがあります。
帯状疱疹や椎骨動脈解離など似たように後頭部痛が生じる場合があります。
頭痛が持続する際は当院へお気軽にご相談ください。
![]()
こんにちは、毎日頭痛外来をしている福岡県糟屋郡新宮町の「しろうず脳神経外科」です。
急に後頭部にズキッとした痛みが出たことはありませんか。
後頭部にズキズキとした痛みがある場合、その原因として皮膚、筋肉、血管、または神経のいずれかに関連して発生しています。

筋肉が原因である場合
筋肉が原因である場合、代表的なものとして緊張型頭痛が挙げられます。
緊張型頭痛は、同じ姿勢を続けるデスクワークやスマートフォンを長時間使う場合に、頭、首、肩から背中にかけて広範囲の筋肉に身体的ストレスがかかることで引き起こされます。
神経が原因である場合
神経が関与する場合には、後頭神経痛や帯状疱疹が主な原因となることがあります。
後頭神経痛
頭を支える頸部の筋肉の間から3つの後頭神経(大後頭神経・小後頭神経・大耳介神経)が出ています。
長時間のデスクワーク、スマートフォンの操作、精神的なストレス、猫背のような姿勢の悪さが原因で首の筋肉による神経の圧迫で後頭神経がダメージを受けることで痛みが発生します。
帯状疱疹
水痘・帯状疱疹ウイルスを原因として発症する病気です。
はじめは皮膚がピリピリするような痛みを感じ、時間の経過とともに赤みや水疱(すいほう)などの皮膚症状が現れます。
血管が原因である場合
一瞬のズキッとする頭痛の中には、突然発生する激しい頭痛が存在します。
雷鳴頭痛(らいめいずつう)とも呼ばれ、ズキンズキンとした痛みが一定時間続き、通常の鎮痛剤が効かないことが特徴です。
雷鳴頭痛の原因としては、くも膜下出血や解離性脳動脈瘤などが挙げられます。
後頭部の痛みは、単純な筋肉の疲労から深刻な病状まで多岐にわたる原因によって引き起こされるます。
頭痛が持続する場合や後頭部に激しい痛みがある場合は、適切な診断と治療を受けるために当院までぜひご連絡ください。
![]()
こんにちは、毎日もの忘れ外来をしている福岡県糟屋郡新宮町の「しろうず脳神経外科」です。
夕方になると人が変わったようになってしまう。このような症状でお悩みのご家族も多いのではないでしょうか。
それは夕暮れ症候群かもしれません。
夕暮れ症候群とは、認知症の方が夕方から夜にかけて不安や興奮が強まり、落ち着きがなくなったり徘徊が増えたりする状態を指します。日中は比較的安定していても、時間帯の変化とともに症状が目立つ点が特徴です。

夕暮れ症候群とは
夕暮れ症候群は、認知症の周辺症状(BPSD)の一つで、
- 夕方から夜にかけて不安、混乱、興奮、攻撃的な言動が強くなる現象を指します。
- 「サンダウン症候群」と呼ばれることもあります。
発症の正確なメカニズムはまだ解明されていませんが、認知機能の低下、環境の変化、心身の疲労などが複雑に関与していると考えられています。
夕暮れ症候群で見られる代表的な症状
夕暮れ症候群では、時間帯の変化にともなって心身のバランスが崩れ、次のような症状が現れやすくなります。
〇そわそわと興奮する
夕方になると落ち着いて座っていられず、身体を動かし続けたり、話し方が早くなったりすることがあります。
周囲からは理由なく興奮しているように見えても、本人にとっては不安への自然な反応である場合が多いです。
具体例
- ・部屋の中を行き来する
- ・服を何度も整える
- ・「帰らなきゃ」と繰り返し話す
〇ひとり歩き(徘徊)が増える
夕方になると目的なく歩き回る行動が増えることがあります。
室内だけでなく、外へ出ようとするケースも少なくありません。
具体例
- ・玄関で靴を履こうとする
- ・廊下を何度も往復する
- ・外出しようとしてドアを開ける
〇不安や混乱状態になる
周囲の状況が理解しづらくなり、不安や混乱が強まります。感情の起伏が激しくなり、突然泣いたり怒ったりすることもあります。
具体例
- ・「ここはどこ?」と繰り返す
- ・家族を認識できなくなる
- ・急に泣き出す、怒り出す
夕暮れ症候群はなぜ起こるのか?
① 認知症による見当識障害・記憶障害
時間や場所の認識が不安定になり、過去の生活習慣に基づいた行動が表れやすくなります。
② 周囲の環境変化
日照時間の減少による室内の暗さや、夕方の騒がしさ・静けさの変化が不安を助長します。
③ 過去の記憶の影響
仕事の帰宅時間や家事をしていた頃の記憶が刺激され、「帰らなければ」という思いが強くなることがあります。
④ 疲労や薬の影響
日中の疲れの蓄積や、服用している薬の影響で不安や興奮が強まる場合があります。
夕暮れ症候群への対処法
① 照明や環境を整える
夕方前から照明をつけ、室内を明るく保つことで不安を軽減できます。
家具配置はできるだけ変えず、安心できる環境を維持しましょう。
② 生活リズムを整える
起床・食事・就寝の時間を一定にし、体内時計を安定させることが大切です。午前中の軽い運動も効果的です。
③ 趣味や娯楽を取り入れる
塗り絵や音楽鑑賞など、本人が親しんできた活動は気持ちを落ち着かせる助けになります。
④ 共感と声かけを大切にする
否定せず「そう感じているんですね」と気持ちを受け止め、落ち着いた口調で声をかけましょう。
⑤ 専門家や相談窓口を利用する
地域包括支援センターや医療機関に相談することで、適切な支援や助言を受けられます。
対応時の注意点
- ●強く注意・叱責しない
- ●言動を否定しない
- ●介護者自身のケアも大切にする
●介護する側が疲弊しすぎないよう、周囲の支援を積極的に活用しましょう。
夕暮れ症候群は、認知症の方が夕方から夜にかけて感じる強い不安の表れです。
環境調整や声かけ、生活リズムの工夫によって症状が和らぐこともあります。
症状を和らげるような薬もあります。無理をせず、医療機関や支援サービスと連携しながら、本人にも介護者にもやさしい対応を心がけましょう。お悩みの方は当院までお気軽にご連絡ください。
![]()
「片側の目や口がピクピク動く」「緊張すると止まらない」
このような症状でお困りの方は、片側顔面けいれんの可能性があります。
片側顔面けいれんは命に関わる病気ではありませんが、見た目や日常生活への影響が大きく、強いストレスになることも少なくありません。
当院では、ボトックス注射(ボツリヌス療法)による治療を行っています。
今回は、片側顔面けいれんの原因と、当院で行っているボトックス注射についてわかりやすく解説します。

片側顔面けいれんの主な症状
片側顔面けいれんは、顔の片側だけに症状が出るのが特徴です。
よくみられる症状は次の通りです。
- ・目のまわりがピクピクする
- ・口角が勝手に引きつる
- ・頬やあごが動く
- ・緊張や疲労、会話中に強くなる
- ・寝ている時は症状が出ないことが多い
最初は目のまわりだけでも、徐々に口元へ広がることがあります。
片側顔面けいれんの原因
多くの場合、原因は脳の中で血管が顔面神経を圧迫していることです。
顔面神経は、表情を動かす神経です。
この神経が血管に長年押されることで、神経が過敏になり、自分の意思とは関係なく筋肉が収縮してしまいます。
👉 ストレスや疲れが「原因」になるわけではありませんが、症状を強く感じやすくする要因にはなります。
片側顔面けいれんは放っておいても大丈夫?
命に関わることはほとんどありませんが、
- ・症状が徐々に強くなる
- ・人前での会話や外出がつらくなる
- ・精神的な負担が大きくなる
といった理由で、治療を希望される方が多い病気です。
片側顔面けいれんの治療法
〇ボトックス注射(ボツリヌス療法)とは?
当院で行っている主な治療が、ボトックス注射(ボツリヌス療法)です。
〇ボトックス注射の仕組み
ボトックスは、筋肉の過剰な動きを一時的に抑える薬です。
けいれんが起きている筋肉に少量注射することで、
- ・ピクピクする動きが軽減
- ・表情が自然になる
- ・日常生活が楽になる
といった効果が期待できます。
ボトックス注射の効果と持続期間
- ・効果が出始めるまで:数日~1週間程度
- ・効果のピーク:2~4週間
- ・効果の持続期間:約3~4か月
効果が薄れてきたら、定期的に繰り返し注射を行います。
ボトックス注射のメリット
- ・外来で短時間に行える
- ・手術をしなくてよい
- ・高齢の方でも受けやすい
- ・効果を実感しやすい
「まずは症状を楽にしたい」という方にとって、第一選択となる治療法です。
ボトックス注射の注意点・副作用
一時的に以下のような症状が出ることがあります。
- ・まぶたが重く感じる
- ・表情が少し動かしにくい
- ・口元の違和感
多くは時間とともに改善します。注射量や部位は、症状を見ながら慎重に調整します。
手術との違いは?
片側顔面けいれんには、微小血管減圧術という根治を目指す手術もあります。
- ・ボトックス注射:症状を抑える治療
- ・手術:原因そのものを取り除く治療
年齢、症状の強さ、生活背景を考慮して、無理に手術を勧めることはありません。
受診の目安
次のような症状があれば、お気軽に当院までご相談ください。
- ・片側の顔だけがピクピクする
- ・目や口のけいれんが続いている
- ・ストレスや疲れで悪化する
- ・日常生活や人前で困っている
当院での診療について
当院では脳神経外科専門医が診察を行い、必要に応じてMRI検査で原因を確認した上で、ボトックス注射による治療を行っています。
「手術は不安」「まずは楽になりたい」そのような方も、安心してご相談ください。
![]()
こんにちは、毎日頭痛外来をしている福岡県糟屋郡新宮町の「しろうず脳神経外科」です。
片頭痛は女性に多く、月〜年に数回不定期に起こる頭痛です。片頭痛の人口は10人に1人と言われています。
最も頻度の高い30歳女性では約20%に達すると言われており、決して特別な病気ではありません。
月に2回以上の頭痛発作がある片頭痛患者には、予防が推奨されています。
その予防として初めて承認された経口タイプのCGRP受容体拮抗薬が2025年9月に承認され、12月16日より発売になります。今回このCGRP受容体拮抗薬について詳しく解説していきます。

CGRP製剤とは
片頭痛は、脳内にCGRPをいう物質が増え、脳の血管に作用して起こるといわれています。
今まで日本で承認されていた治療薬3剤(「エムガルティ®︎」「アジョビ®︎」「アイモビーク®︎」)は、いずれも注射薬でした。
この注射薬の働きをする経口薬として、2025年9月「ナルティークOD錠(一般名:リメゲパント)」が承認されました。
ナルティークは、発作時の治療と発作予防の両方に使える点が大きな特徴です。
ナルティークの用法・用量
-
発作時の治療:片頭痛が起きたときに1回1錠服用します。
-
発作の予防:片頭痛を繰り返す方では、1日おきの服用で発作を起こりにくくします。
1日あたり75mgを超えて服用しないことが原則です。
トリプタン系薬剤との違い
従来の急性期治療薬であるトリプタン製剤は、血管収縮作用を持つため、下記のような疾患を持つ方には使用できません。
- ・心筋梗塞や虚血性心疾患の既往
- ・脳血管障害や一過性脳虚血性発作
- ・末梢血管障害
- ・コントロールされていない高血圧症
一方、ナルティークは血管収縮作用を持たず、心血管系への影響がほとんどないため、血管系の禁忌がなく、より広い方に使用できる可能性があります。
どんな方に向いているの?
-
・トリプタン系薬剤で効果が不十分、または副作用が強く使用できない方
-
・発作が頻繁で、日常生活に支障を感じている方
-
・注射による予防治療に抵抗がある方
上記のような方にとって、飲み薬で治療と予防を両立できるのは大きなメリットです。

ナルティークの薬価と費用
【薬価】 1錠(75mg):2,923.20円 (※2025年11月時点)
【患者さんの窓口負担(3割負担)の目安】
| 使用目的 | 服用頻度 | 費用目安(薬剤費のみ) |
| 発作時(頓服) | 発作時に1錠 | 1錠あたり 約 880円 |
| 予防で使用 | 隔日投与(月15錠程度) | 1ヶ月あたり 約 13,150円 |
※上記は薬剤費のみです。別途、診察料・処方箋料・調剤料などがかかります。
※予防使用の月額は、抗CGRP抗体注射薬の費用(3割負担で約13,000円)と比較的近い価格となっています。
ナルティークは12月16日より発売となります。
当院では毎日頭痛外来を行っており、そのような片頭痛に対しての治療を積極的に行っております。
こんにちは、毎日もの忘れ外来をしている福岡糟屋郡新宮町の「しろうず脳神経外科」です。
近年、アルツハイマー病の治療に画期的な進展がありました。
「レカネマブ(商品名:レケンビ)」と「ドナネマブ(商品名:ケサンラ)」という新しい薬が、日本でも使用できるようになったのです。
これらの薬は、従来の認知症治療薬と違い、病気の原因に直接作用する“抗体薬”であり、アルツハイマー病の進行を遅らせる効果が期待されています。
当院は、これらの薬を使用した治療のフォローアップ施設として認定されており、地域で安心して継続治療を受けられる体制を整えています。
認知症の原因となる病気とアルツハイマー病
認知症は、加齢によって自然に起きるものではなく、原因となる病気があって起こる症状の総称です。
その中で最も多い原因がアルツハイマー病です。
アルツハイマー病の初期には次のような症状が見られます。
・少し前の出来事を思い出せない
・カレンダーを見ても日付がわからない
・同じ質問を繰り返す

軽度認知障害(MCI)とは?
認知機能に低下はあるものの、日常生活に大きな支障は出ていない状態を軽度認知障害(MCI)といいます。
MCIの段階で治療に取り組むことが、進行を抑える上で非常に重要です。
アルツハイマー病の脳で起きていること
アルツハイマー病の脳では、海馬(記憶を司る部位)から萎縮が始まるアミロイドβ(ベータ)というたんぱく質が固まり、老人斑ができるといった変化が起こります。
アミロイドβは、症状が出る15~20年前から少しずつ脳に蓄積していき、神経細胞を傷つけ、結果として認知機能が低下していきます。
抗アミロイドβ抗体薬(レカネマブ・ドナネマブ)とは?
従来の治療薬は症状を緩和させる薬であり、進行を止める効果はありませんでした。
抗アミロイドβ抗体薬(レカネマブ・ドナネマブ)は、原因物質であるアミロイドβに結合し、体から除去する働きがあります。
その結果、病気の進行を遅らせる効果が期待されています。
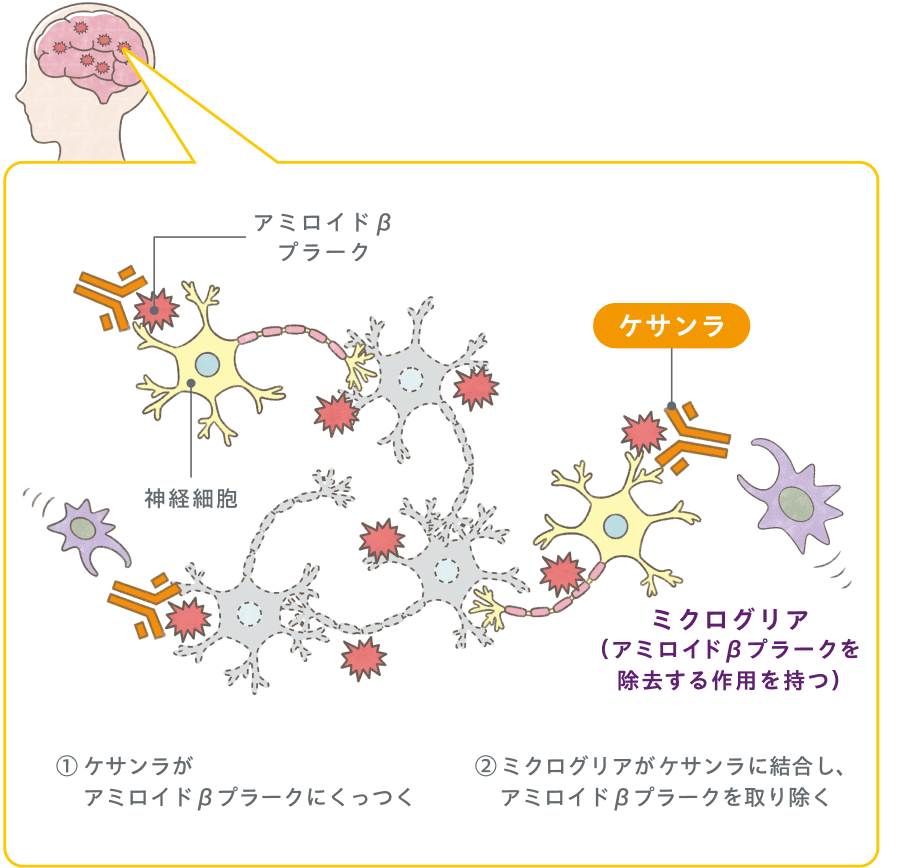
治療の流れと通院頻度
レカネマブ
・点滴に約60分
・2週間に1回の通院を18カ月継続

ドナネマブ
・点滴に約30分
・4週間に1回の通院
12カ月目の検査で除去確認→完了、除去不十分なら最長18カ月

副作用について
最も注意すべき副作用
・脳の微小出血(ARIA-H)
・脳のむくみ(ARIA-E)
その他副作用
・注入に伴う反応
・頭痛
お薬の費用について
投与1回分のお薬の費用(ケサンラの場合)(目安)

高額医療制度※を利用することで自己負担額の軽減ができます。
※高額療養費制度は年齢や年収に応じた限度額を超えた場合に超過分の払い戻しを受けることができる制度です。
一時的な支払いとはいえ、治療金額は大きな負担になると思いますので、事前に限度額適用認定証を取得しておくと、窓口での支払いは自己負担額までの支払いで済みます。
さらに、マイナンバーを健康保険証として利用することで、限度額適用認定証の申請手続きや提示が不要となります。
誰にでも効果があるわけではありませんが、早期の適切なタイミングで使うことで、生活の質を保ちやすくなる可能性があります。もの忘れが気になる方、家族の症状が心配な方は、当院までお気軽にご相談ください。
![]()
片頭痛は「食べ物」が原因になることもあります

片頭痛(へんずつう)は、ストレスや睡眠不足、気圧の変化など、さまざまなきっかけで起こります。
実はその中に、「食べ物」や「飲み物」も関係している場合があることをご存じでしょうか?
食後に頭痛が起きやすい方は、どんな食べ物の後に症状が出るかを観察してみましょう。
自分の「片頭痛のトリガー(引き金)」を知ることで、発作を防ぐことができます。
片頭痛を起こしやすい食べ物・飲み物リスト

以下の食品は、片頭痛を誘発する可能性があるとされています。
人によって違いはありますが、思い当たる食品がある方は、量を控える・避けるなど工夫してみましょう。
| 食品カテゴリ | 食品例 | 原因となる成分・要因 |
|---|---|---|
| チョコレート | チョコレート製品全般 | フェニルエチルアミン、カフェイン |
| チーズ類 | 熟成チーズ(ブルーチーズ、チェダーなど) | チラミン |
| アルコール | 赤ワイン、ビール | アルコール、ヒスタミン |
| 加工肉 | ハム、ソーセージ、ベーコン | 亜硝酸塩、防腐剤 |
| カフェイン飲料 | コーヒー、紅茶、エナジードリンク | カフェインの過剰摂取・離脱 |
| 味の濃い食品 | カップ麺、スナック菓子、インスタント食品 | グルタミン酸ナトリウム(MSG) |
| 柑橘類 | オレンジ、レモン、グレープフルーツ | 酸による血管反応 |
| ナッツ類 | ピーナッツ、くるみ | チラミン・脂質 |
💡ポイント:
「一度食べて頭痛が出た=原因」とは限りません。
何度か同じ食品で頭痛が起きた場合に「トリガーの可能性がある」と考えましょう。
片頭痛を防ぎやすい・おすすめの食べ物

反対に、片頭痛の発作を起こしにくくしたり、脳の安定をサポートしたりする食品もあります。
| カテゴリ | 食品例 | 理由 |
|---|---|---|
| マグネシウムを多く含む食品 | ほうれん草、アーモンド、バナナ、豆腐 | 神経の興奮を抑える |
| ビタミンB2を含む食品 | 納豆、レバー、卵、ヨーグルト | エネルギー代謝を助ける |
| オメガ3脂肪酸 | 青魚(サバ、イワシ、サンマ) | 血流を改善し炎症を抑える |
| 水分を多く含む食品 | 果物、野菜、スープ類 | 脱水による頭痛を防ぐ |
片頭痛を防ぐ食生活のコツ
-
・規則正しい食事を心がける(空腹を避ける)
-
・朝食を抜かない
-
・カフェインは摂りすぎず、毎日一定量に
-
・水分をこまめにとる
-
・食べたものと頭痛の関係を「頭痛日記」にメモする
食生活の見直しで片頭痛の頻度が減ることも多くあり、毎日の食事が、脳の健康にもつながります。
こんなときは脳神経外科・頭痛外来へご相談ください
-
・市販薬を飲んでも頭痛が続く
-
・吐き気や光・音への過敏を伴う
-
・仕事や家事に支障が出るほど頭痛が頻繁に起こる
-
・頭痛の種類が最近変わってきた
片頭痛は我慢する病気ではありません。専門的な治療で、発作を減らしたり、痛みを和らげたりすることができます。頭痛で悩んだ際は、ぜひ当院までご相談ください。
📚 参考文献
-
日本頭痛学会『片頭痛診療ガイドライン2021』
-
Goadsby PJ, et al. Pathophysiology of Migraine. Physiol Rev. 2017.
-
American Migraine Foundation. “Foods That Trigger Migraines.”
![]()